2023年第十七届海内外病理学术论坛-疑难病例研讨会成功召开--会议专题报道

由北京大学医学部病理学系/北京大学第三医院病理科主办,北京精鉴病理发展基金会支持的“第十七届海内外病理学术论坛——疑难病例研讨会”,于2023年11月25日在北京大学医学部顺利召开。本次会议秉承历届传统,立足于相关领域的最新进展,并紧密结合实际工作中的疑难病例进行讲解。本次会议的主题是乳腺病理学和皮肤病理学,尤其关注这两个亚专科中临床病理联系对疾病诊断和治疗的重要价值。
在这寒冷的冬季,来自全国的病理医生、乳腺专科医师、皮肤科医师等相关同仁相聚在北京大学医学部科技楼报告厅温暖的会场上。上午8点30分,会议在北京大学医学部/北京大学第三医院病理科田新霞教授的主持下拉开序幕。
 第一位授课专家是来自美国堪萨斯大学医学中心病理学和实验医学终身教授Shi WEI。Shi WEI教授结合自己的研究成果向大家讲授“Breast cancer biomarkers: An update in the era of precision medicine”。分子标记物ER、PR、HER2和Ki67是临床中确诊乳腺癌分子分类的常用指标,这些指标与肿瘤的生长、浸润、转移复发密切相关,对个体化治疗方案的选择具有重要的参考价值。ER+/PR+的LuminalA型乳腺癌预后是最好的类型,对内分泌治疗有效。然而,ER+/PR-乳腺癌以及ER-/PR+乳腺癌的临床意义如何?Shi WEI教授对此问题做出详细讲解。ER+/PR-乳腺癌预后介于ER+/PR+组和ER-/PR-组之间,ER评分可以对该组患者进行再分层。而ER-/PR+乳腺癌患者更罕见,更年轻,对内分泌治疗仍有效,PR评分可对该组患者预后再分层。另外,Shi WEI教授对于ER-Low的定义和临床意义进行了解析。ER评分1-10%定义为ER-Low,ER-Low患者预后与ER+患者生存率接近。此外,强调了转移性乳腺癌常规检测ER、PR和HER2的必要性。原发灶和转移病灶有受体转换的发生,这些指标在不同转移器官、甚至是不同原发灶表达有差异,显示肿瘤异质性。对于乳腺癌HER2的研究进展,Shi WEI教授向大家讲解了HER2-Low的定义、临床意义和病理判读的挑战性。随着ADC药物的出现,对HER2-Low的定义及判读意义日益凸显出来。随着该名词的提出,区分HER2免疫组化0和1+也成为我们日常病理工作的难点之一。Shi WEI教授为大家传授了相关的判读经验以及目前相关领域的研究进展。最后,Shi WEI教授指出,加入ER、PR和HER2等指标的预后分期,能够弥补TNM预后分层的局限性。整个讲座不仅开阔了我们的眼界,也提出了乳腺癌精准诊断中的目标和挑战。
第一位授课专家是来自美国堪萨斯大学医学中心病理学和实验医学终身教授Shi WEI。Shi WEI教授结合自己的研究成果向大家讲授“Breast cancer biomarkers: An update in the era of precision medicine”。分子标记物ER、PR、HER2和Ki67是临床中确诊乳腺癌分子分类的常用指标,这些指标与肿瘤的生长、浸润、转移复发密切相关,对个体化治疗方案的选择具有重要的参考价值。ER+/PR+的LuminalA型乳腺癌预后是最好的类型,对内分泌治疗有效。然而,ER+/PR-乳腺癌以及ER-/PR+乳腺癌的临床意义如何?Shi WEI教授对此问题做出详细讲解。ER+/PR-乳腺癌预后介于ER+/PR+组和ER-/PR-组之间,ER评分可以对该组患者进行再分层。而ER-/PR+乳腺癌患者更罕见,更年轻,对内分泌治疗仍有效,PR评分可对该组患者预后再分层。另外,Shi WEI教授对于ER-Low的定义和临床意义进行了解析。ER评分1-10%定义为ER-Low,ER-Low患者预后与ER+患者生存率接近。此外,强调了转移性乳腺癌常规检测ER、PR和HER2的必要性。原发灶和转移病灶有受体转换的发生,这些指标在不同转移器官、甚至是不同原发灶表达有差异,显示肿瘤异质性。对于乳腺癌HER2的研究进展,Shi WEI教授向大家讲解了HER2-Low的定义、临床意义和病理判读的挑战性。随着ADC药物的出现,对HER2-Low的定义及判读意义日益凸显出来。随着该名词的提出,区分HER2免疫组化0和1+也成为我们日常病理工作的难点之一。Shi WEI教授为大家传授了相关的判读经验以及目前相关领域的研究进展。最后,Shi WEI教授指出,加入ER、PR和HER2等指标的预后分期,能够弥补TNM预后分层的局限性。整个讲座不仅开阔了我们的眼界,也提出了乳腺癌精准诊断中的目标和挑战。
第二位授课专家是来北京大学医学部病理学系/北京大学第三医院病理科的张波教授,为大家讲授“乳腺癌分子分型与分层进展”。在讲座中,张波教授以乳腺癌诊治的里程碑——激素依赖性及内分泌治疗、HER2扩增及靶向治疗、Nottingham 组织学分级、GEP based乳腺癌分子分型、BRCA乳腺癌-HRD靶向治疗以及HER2-Low,TROP2的ADC治疗为主线,向大家介绍了乳腺癌分类、分型、分层与治疗的研究前沿,以及在各个层面上需要注意的问题。如Nottingham 组织学分级中的分化、转分化、去分化的概念和新的分型依据;GEP based乳腺癌分子分型中基因检测与免疫组化间的差距,以及使用单细胞测序和空间转录组学揭示肿瘤异质性的可行性;胚系与体系差异基因突变分析中需要注意发育选择性;对HR+乳腺癌的分层、HER2+乳腺癌的分层以及三阴性乳腺癌的分层最新研究进展的思考;以及对于转移性乳腺癌分子亚型研究动态的展望。整个讲座高瞻远瞩,向我们展示了乳腺癌分子分型与分层研究进展的全貌,并且为我们展示出未来乳腺癌分子诊断的宏伟蓝图。

上午下半场讲座由北京大学医学部病理学系/北京大学第三医院病理科梅放教授主持。
第一位授课专家是来自北京大学第三医院肿瘤科的王墨培教授。她为我们讲授“晚期乳腺癌精准治疗-从病理到临床”。王墨培教授从临床医师角度来看乳腺癌分子分型,向我们详细介绍了不同分子亚型乳腺癌的治疗策略以及新的靶向治疗研究进展。强调了病理科免疫组化的精准判读,对临床指导意义非常重大,与患者的预后和治疗密切相关。在常用的四个指标中争议最大的是Ki67,不同实验室中心判读界值有差异。此外,乳腺癌HER2蛋白表达是一个连续的变量,定性判读不满足目前靶向治疗的需要。HER2-Low患者对ADC药物治疗有效的临床研究,提示需要明确HER2-Low定义的界定。目前问题在于HER2-Low判读一致性的质量控制和判定标准的把控。王墨培教授讲授的内容,让我们病理医生耳目一新,让我们意识到精准判读乳腺癌分子分型指标的重要性和必要性。
第二位授课专家是来自北京大学第三医院超声科的陈文教授,为我们讲授“乳腺超声BI-RADS分类简析”。在讲座中,陈文教授首先为我们介绍了超声成像的原理、灰阶及彩色超声图像的解读、正常声像图的解读、乳腺病变的记录内容以及如何评估乳腺结节。紧接着,陈文教授详细讲解了我们病理医生熟悉又陌生的乳腺影像报告系统(Breast Imaging Reporting and data system,BI-RADs)。陈文教授生动的讲解,让我们病理医生明白了超声医师眼中的BI-RADs以及超声医师报告中所用词语要表达的涵义。最后,陈文教授强调了容易被超声高估的良性病变和容易被超声低估的恶性病变,以及超声与病理在病变观察中的差异和联系。整个讲座精彩纷呈,大家听完都感觉意犹未尽。
 紧接着,来自北京大学第三医院乳腺外科的赵红梅教授为我们讲授“乳腺肿瘤的治疗决策与病理诊断的相关性”。赵红梅教授首先向我们介绍了乳腺癌的流行病学,乳腺癌治疗中的手术治疗类型以及术式选择的依据。详细介绍乳腺癌保乳手术的方案选择依据和治疗效果。此外,她强调了保乳手术对切缘的要求、前哨淋巴结的概念,以及临床如何决策前哨淋巴结活检还是腋窝淋巴结清扫。最后,讲解了前哨淋巴结转移灶的定义,以及不同转移模式临床的治疗决策。赵红梅教授的讲解让我们病理医生更加深刻地理解病理诊断工作中为外科治疗提高哪些要点信息。
紧接着,来自北京大学第三医院乳腺外科的赵红梅教授为我们讲授“乳腺肿瘤的治疗决策与病理诊断的相关性”。赵红梅教授首先向我们介绍了乳腺癌的流行病学,乳腺癌治疗中的手术治疗类型以及术式选择的依据。详细介绍乳腺癌保乳手术的方案选择依据和治疗效果。此外,她强调了保乳手术对切缘的要求、前哨淋巴结的概念,以及临床如何决策前哨淋巴结活检还是腋窝淋巴结清扫。最后,讲解了前哨淋巴结转移灶的定义,以及不同转移模式临床的治疗决策。赵红梅教授的讲解让我们病理医生更加深刻地理解病理诊断工作中为外科治疗提高哪些要点信息。
上午讲座最后一个授课专家是来自北京大学第三医院放疗科的江萍教授,为我们介绍“乳腺癌放射治疗原则”。在讲座中,她首先介绍了乳腺癌放疗个体化治疗趋势,保乳术后照射、根治术后放疗可以减少局部复发,改善生存。放疗剂量依据手术方式和病理评估的危险因素。哪些患者不需要术后放疗?也需要病理评估组织学类型、分子亚型和危险因素。此外,她介绍了新辅助化疗后放射治疗关注点,术后病理应对新辅助治疗后的病理缓解分级以及淋巴结治疗反应情况进行描述。江萍教授的讲座,让我们明白了放疗在做什么,放疗的重要性,以及放疗科对我们病理报告的关注点。
最后,梅放教授对上午讲座进行了精彩点评,上午讲座关注的共同点是乳腺癌分子分型,病理医师务必精准判读各项指标,报告给临床医生,学会与临床各科室医生沟通。此外临床-病理多学科MDT的诊疗模式不仅仅是乳腺病理,而是所有病理亚专科长足发展的基石。通过MDT的讨论模式,不仅可以使患者最大获益,还极大地促进了临床、病理各个专科的发展。
下午的学术会议主题为皮肤病理。
首先,主持人北京大学医学部病理学系/北京大学第三医院病理科的郑杰教授介绍了来自Allina Health hospitals & clinics的Yiang HUI教授。Yiang HUI教授讲授的题目为“Contemporary Applications of Ancillary Studies in Dermatopathology”。
 在讲座中,他首先介绍了免疫组化在黑色素肿瘤中辅助检查的作用。对黑色素细胞肿瘤诊断中的常见免疫组化标记物,如SOX10、S100、MelanA、HMB45、Ki67、p16、BAP1以及PRAME等的应用进行了详细讲解。其次介绍了能够提示黑色素细胞肿瘤通路诊断中的一些免疫组化标记物,如BAP1在BAP1失活的黑色素细胞肿瘤中的应用,β-catenin在深部穿通性痣诊断中的应用,以及这些免疫组化标记物的配伍使用。最后,介绍了在皮肤附属器肿瘤中免疫组化及分子检测的应用。通过12个病例向我们充分展示了免疫组化及分子检测在现代皮肤病理学诊断中重要价值,但是同时在讲座的最后也再次强调形态学仍然是诊断中最为重要的,任何辅助检查都不能脱离形态学。
在讲座中,他首先介绍了免疫组化在黑色素肿瘤中辅助检查的作用。对黑色素细胞肿瘤诊断中的常见免疫组化标记物,如SOX10、S100、MelanA、HMB45、Ki67、p16、BAP1以及PRAME等的应用进行了详细讲解。其次介绍了能够提示黑色素细胞肿瘤通路诊断中的一些免疫组化标记物,如BAP1在BAP1失活的黑色素细胞肿瘤中的应用,β-catenin在深部穿通性痣诊断中的应用,以及这些免疫组化标记物的配伍使用。最后,介绍了在皮肤附属器肿瘤中免疫组化及分子检测的应用。通过12个病例向我们充分展示了免疫组化及分子检测在现代皮肤病理学诊断中重要价值,但是同时在讲座的最后也再次强调形态学仍然是诊断中最为重要的,任何辅助检查都不能脱离形态学。
 接下来,主持人北京大学第三医院皮肤科张春雷教授,介绍了来自北京大学第一院皮肤科的涂平教授,涂平教授作为来自皮肤科的皮肤病理大咖,为大家讲了自己多年皮肤病理实践的心得,讲座题目为“炎症性皮肤病病理诊断体会-适当结合临床的必要性”。在讲座中,涂平教授强调了皮肤病理学科的特殊性,在皮肤病理实践中密切结合临床的重要性。同一种皮肤疾病病理取材的不同时相、不同部位,可能有完全不同的病理表现;反之亦然,同一病理表现,可能对应于临床上不同的疾病。涂平教授详细介绍了角化不全、坏死角质形成细胞、表皮增生模式、色素失禁、嗜酸性粒细胞浸润这些病理表现在临床上可能对应的各种疾病。涂平教授最后强调,皮疹的基础是病理,皮疹的差异实际是病理的差异,病理表现和皮疹特点之间可以互推,再次强调了皮肤病理诊断中,密切结合临床的重要性。涂平教授的讲座干货满满,听者收获巨大。
接下来,主持人北京大学第三医院皮肤科张春雷教授,介绍了来自北京大学第一院皮肤科的涂平教授,涂平教授作为来自皮肤科的皮肤病理大咖,为大家讲了自己多年皮肤病理实践的心得,讲座题目为“炎症性皮肤病病理诊断体会-适当结合临床的必要性”。在讲座中,涂平教授强调了皮肤病理学科的特殊性,在皮肤病理实践中密切结合临床的重要性。同一种皮肤疾病病理取材的不同时相、不同部位,可能有完全不同的病理表现;反之亦然,同一病理表现,可能对应于临床上不同的疾病。涂平教授详细介绍了角化不全、坏死角质形成细胞、表皮增生模式、色素失禁、嗜酸性粒细胞浸润这些病理表现在临床上可能对应的各种疾病。涂平教授最后强调,皮疹的基础是病理,皮疹的差异实际是病理的差异,病理表现和皮疹特点之间可以互推,再次强调了皮肤病理诊断中,密切结合临床的重要性。涂平教授的讲座干货满满,听者收获巨大。
第三位讲者是北京大学医学部病理学系/北京大学第三医院病理科李敏教授,为大家介绍“浅谈皮肤淋巴瘤诊断”。李敏教授首先梳理了皮肤淋巴瘤的分类和更新。接下来通过一组病例,向听众展示了皮肤淋巴瘤诊断中的一些难点问题,如早期蕈样霉菌病的诊断、假性皮肤淋巴瘤、淋巴瘤样药疹等,李敏教授的讲座,也再次强调了皮肤淋巴瘤诊断中临床表现、病理形态学、免疫表型、基因重排的整合诊断是准确诊断皮肤淋巴瘤的关键,同时密切的临床、病理沟通,必要时多次多处活检,注重临床随访情况,临床随访结果是疾病诊断的金标准,能够不断修正我们的诊断标准,提高对皮肤淋巴瘤的认识。

下午下半场会议,在张波教授的主持下,来自北京大学第三医院皮肤科的李薇薇教授,和来自北京大学医学部病理学系/北京大学第三医院病理科的苏静教授,分别从皮肤科医生的视角和病理科医生的视角,分别讲述了在两科室合作两年多以来,各自的收获和体会。李薇薇教授强调了皮肤科医生在皮肤病理诊断中以临床皮疹表现为切入点,更具有整体观。李薇薇教授以十个生动的病例,向我们详细介绍皮肤科医生视角如何进行皮肤病理诊断。
苏静教授则从病理科医生视角,以7个病例为例,向听众展示了病理科医生在皮肤病理诊断中的局限性,以及在分子病理时代,适当运用免疫组化和分子检测手段在皮肤肿瘤病理诊断中的价值。最后苏静教授也再次强调皮肤病理诊断中大病理医师必须注重结合临床,虚心向皮肤科医生请教,同时综合显微镜下病理形态及组化分子改变,做出综合判断。

北京大学医学部病理学系/北京大学第三医院病理科刘翠苓教授和北京大学第三医院皮肤科张倩教授针对下午的病例汇报进行点评。皮肤病理学科具有其特殊性,皮肤科医生与病理科医生的沟通交流、互通有无,将有助于更好为患者做出精准诊断。

最后,北京大学医学部病理学系/北京大学第三医院病理科刘从容教授做了精彩的闭幕致辞。本次会议最突出的特色是展示了多模态整合性病理诊疗模式。
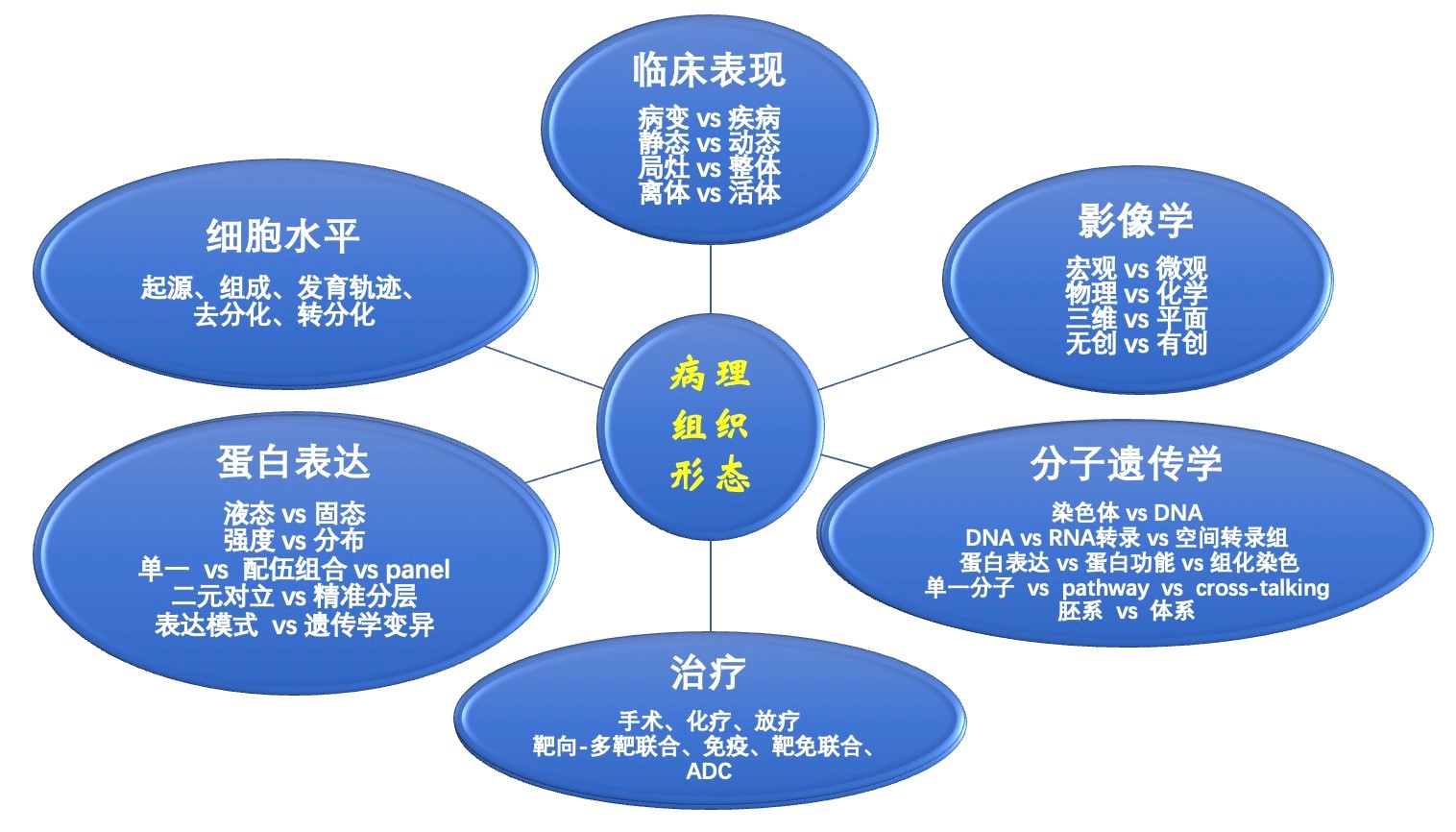
病理医生不能仅仅局限于显微镜下的组织病理学形态,而应该综合各个相关学科的优势与特色,向深度、广度及高度各个方向全方位发展。与临床各个学科的深入交流,可以极大地拓宽病理医生对疾病的认知广度及深度,大幅度提高病理医生诊断的有效性及指导意义。而对疾病的蛋白及基因等分子层面的深入研究探索、广泛涉猎学科发展的最新前沿科技,又能使病理医生对疾病的认知不断升华,甚至起到对整个病理学科发展“质”的推动作用。这种多模态整合性的病理学科培养模式,也将是年轻的病理医师不断超越原有认知、成为新一代病理界领军人物的前提与基石。在此,刘从容教授也对所有线上、线下所有参会的年轻病理医师深情寄语,希望大家在这种多模态整合性病理诊疗模式的大背景的驱动下,找准自己的定位,认清自己的短板,不断刷新自己的认知,努力追赶并不断超越,最终发展成为顺应时代要求、引领时代发展、创造时代巅峰的新一代病理人,共同缔造未来中国病理的辉煌!
在参会者热烈的掌声中,本次学术盛会落下帷幕。明年第十八届海内外病理学术论坛暨疑难病例研讨会将如期举行,明年的学术主题是骨/软组织病理和淋巴造血病理,相信明年的盛会必将再续辉煌!

